
本文阅读时长约 7分钟,共 2700字。
【引言】
嵌合抗原受体(chimeric antigen receptor,CAR)T细胞疗法是迄今为止唯一获批上市的免疫细胞疗法。尽管CAR-T细胞疗法创造了数个堪称奇迹的治疗案例,为众多肿瘤患者带来了福音,但它的毒副作用仍需要密切关注。今天我们就一起来了解一下CAR-T细胞有哪些常见的毒副作用……

CAR-T细胞疗法的毒性特征相对独特,几乎可累及任何主要器官系统,患者可能发生呼吸系统、心血管、血液系统、肾脏、神经系统和胃肠道毒性,程度从轻度到危及生命不等。除常见的癌症治疗并发症,如严重感染和脓毒症之外,CAR-T细胞治疗还伴有其他治疗不常见的特异性副作用(表1)。其中,细胞因子释放综合征(cytokine release syndrome,CRS)和免疫效应细胞相关神经毒性综合征(immune effector cell- associated neurotoxicity syndrome,ICANS)是CAR-T细胞疗法两种典型且最常见的直接并发症,其发生和严重程度与CAR-T细胞产品的设计、治疗方案以及肿瘤和患者因素有关。
 表1.CRA-T细胞的常见严重副作用
表1.CRA-T细胞的常见严重副作用CAR-T细胞疗法的特异性并发症通常可以有效治疗且预后良好,而其非特异性并发症通常更难治疗,并且预示着更高的发病率和死亡率。目前有限的长期结局数据表明,一旦患者顺利渡过治疗后急性期,晚期不良反应相对罕见并且主要归因于后续治疗。因此,对大多数患者而言,应当及早入住ICU接受全面积极的治疗。
细胞因子释放综合征
CRS是CAR-T细胞疗法最常见的严重副作用。CAR-T细胞遇到肿瘤细胞后激活释放促炎性细胞因子而引起的全身炎症反应被称为CRS。这种初始细胞因子释放引发如巨噬细胞、内皮细胞等其他免疫细胞的旁观者激活,触发促炎性细胞因子的进一步释放,导致细胞因子风暴。IL-6是驱动CRS病理生理的关键细胞因子之一,血清IL-6水平与CRS的严重程度相关;其他参与CRS病理生理的细胞因子包括IL-8、IL-10、IFN-γ和单核细胞趋化蛋白-1。
CRS的初期表现通常为流感样症状,如发热、疲乏和肌痛。在最严重的病例中,患者可能出现与急性炎症反应一致的体征,即低血压、毛细血管渗漏综合征、呼吸功能不全和多器官衰竭。部分重度CRS患者的症状类似噬血细胞性淋巴组织细胞增生症或巨噬细胞活化综合征。CRS通常在CAR-T细胞回输后数天内发生,罕见情况下,可能发生迟发性CRS。肿瘤负荷是影响CRS发生率和严重程度最重要的临床因素,其他风险因素还包括肿瘤类型、T细胞剂量、CAR-T细胞增殖峰值和基线炎症水平。
一项在复发或难治性淋巴瘤患者中开展的试验显示(图1),93%接受Axicabtagene ciloleucel治疗的患者和58%接受Tisagenlecleucel治疗的患者发生CRS,其中分别有13%和22%的患者出现重度CRS(≥ 3级)。另一项在多发性骨髓瘤患者中开展的试验显示,CRS发生率为76%,其中仅6%的患者发生3级CRS,没有患者发生≥ 4级CRS。然而各研究中使用了不同的CRS分级标准,很难对不同临床试验间的毒性进行比较。
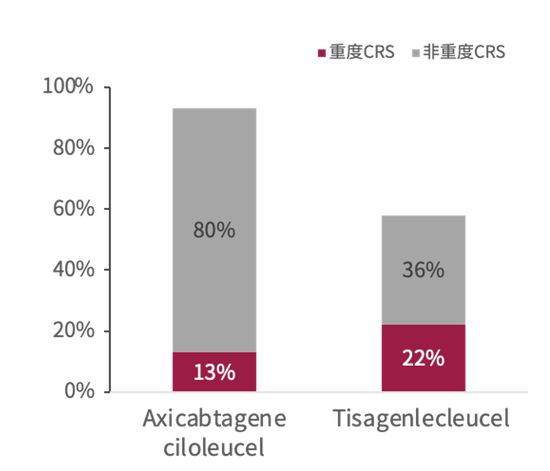 图1.CAR-T细胞治疗复发或难治性淋巴瘤时的CRS发生率
图1.CAR-T细胞治疗复发或难治性淋巴瘤时的CRS发生率免疫效应细胞相关神经毒性综合征
ICANS是CAR-T细胞疗法第二常见的副作用,既往也被称为CAR-T细胞相关脑病综合征。ICANS的发病机制仍未完全阐明,研究显示内皮激活在ICANS的病理生理过程中起重要作用,其可导致血脑屏障破坏,随后CAR-T细胞和其他免疫细胞迁移到中枢神经系统(CNS),并在CNS内释放细胞因子,其中骨髓细胞产生IL-1可能是ICANS的关键发病机制。细胞因子引起NMDA受体激动剂谷氨酸和喹啉酸释放,诱导兴奋性毒性,使ICANS患者出现肌阵挛和惊厥发作。近期发现大脑周细胞也表达CD19,这表明靶向CD19 CAR的非肿瘤靶向毒性可能是导致 ICANS的原因之一。
ICANS的临床表现轻重不一,从轻度震颤到脑水肿、惊厥发作,以及在极少数情况下可导致死亡。ICANS的发生时间通常晚于CRS。既往重度CRS可能是ICANS发生的风险因素,在罕见情况下ICANS也可独立于CRS发生,其他风险因素还包括疾病负荷和CAR-T细胞剂量。
非肿瘤和脱靶毒性
由于CAR-T细胞的大多数靶抗原并不完全具有肿瘤特异性,非肿瘤组织表达也可能表达这些抗原,因此患者可能出现非肿瘤靶向毒性,例如使用靶向B细胞抗原CD19的CAR-T细胞治疗后,由于非恶性B细胞被破坏,患者发生B细胞再生障碍性贫血,并可伴有严重且持久的低丙球蛋白血症。此外,如果用于靶向免疫效应细胞的受体结构与非恶性组织表达的其他抗原发生交叉反应,则可能发生脱靶毒性。当前CAR中使用的抗体结构域具有高度特异性,交叉反应风险较低,到目前为止,尚无CAR-T细胞脱靶毒性的报告。
免疫抑制、感染和脓毒症
接受CAR-T细胞治疗的患者可能具有基础疾病、既往接受过癌症治疗或接受过免疫抑制化疗作为淋巴细胞耗竭治疗,因而出现免疫抑制,感染风险较高。严重感染和脓毒症是常见的早期并发症,10%-30%的患者会发生菌血症,但致死性感染相对罕见。鉴于患者的免疫抑制状态和感染的高发生率,所有接受CAR-T细胞治疗的患者均应接受适当的预防措施,并应筛查病毒感染,以便在必要时及早进行治疗。
值得注意的是,脓毒症、CRS和ICANS之间症状常有重叠,CRS和感染互为风险因素,托珠单抗治疗CRS和ICANS可掩盖如发热等感染体征,因此,医生应审慎对不同的诊断进行区分,以制定正确的治疗方案。
内容编辑:小聚


 美摄影师为患病儿童拍超级英雄照
美摄影师为患病儿童拍超级英雄照 海南黎族文身即将消失
海南黎族文身即将消失 哪些人容易得慢阻肺
哪些人容易得慢阻肺 正常人如何预防脑出血
正常人如何预防脑出血 仁心在左 责任在右
仁心在左 责任在右 推己及人 以达极致
推己及人 以达极致 草莓吃腻了?这些吃法你肯定没试过!
草莓吃腻了?这些吃法你肯定没试过! 与癌共存:食管癌病人的自述
与癌共存:食管癌病人的自述 香味浓郁猪肉松
香味浓郁猪肉松 唐朝吉祥菜四喜丸子
唐朝吉祥菜四喜丸子 练起来!全身都要瘦!
练起来!全身都要瘦! 缓解痛经的九款药膳
缓解痛经的九款药膳